在宅療養支援診療所・病院
看取りまでを含めたトータルなケアが受けられるよう、在宅医療の中心的な役割を担う診療所及び病院として診療報酬上で位置付けられているのが在宅療養支援診療所(以下、在支診)及び在宅療養支援病院(以下、在支病)です。また、在支診・在支病の中でも、在宅での看取りや緊急時対応など、一定の実績要件を満たしたのが機能強化型の在支診・在支病です。
主な施設基準は下表のとおりですが、今回の改定では、全ての在支診・在支病に「適切な意思決定支援に係る指針を作成している」ことが追加されたほか、機能強化型在支病の要件が一部見直されています。
なお、在宅医療専門の診療所(往診又は訪問診療の患者割合が95%以上)が在支診になる場合は、これらに加えて別途定められた基準(本誌では割愛)を満たす必要があり、満たせない場合は在宅時医学総合管理料、施設入居時等医学総合管理料を所定点数(在支診以外の場合)の80%で算定します。
| 機能強化型の在支診・在支病 | 左記以外の 在支診・在支病 |
||||
|---|---|---|---|---|---|
| 単独型 | 連携型 | ||||
| 診療所 | 病院 | 診療所 | 病院 | ||
| 全ての在支診・ 在支病の基準 |
|
||||
| 全ての在支病 の基準 |
上記に加え、以下の要件を満たすこと
|
||||
| 機能強化型の 在支診・在支病 の基準 |
在宅医療を担当する常勤の医師3人以上 | 在宅医療を担当する常勤の医師が連携内で3人以上 | |||
| 過去1年間の緊急往診の実績10件以上 |
次のうちいずれか1つ
|
過去1年間の緊急往診の実績が連携内で10件以上(各医療機関で4件以上) |
次のうちいずれか1つ
|
||
| 過去1年間の看取りの実績又は超・準超重症児の医学管理の実績のいずれかが4件以上 | 過去1年間の看取りの実績が連携内で4件以上、かつ各医療機関において、看取りの実績又は超・準超重症児の医学管理の実績のいずれかが2件以上 | ||||
| 市町村が実施する在宅医療・介護連携推進事業等において在支診以外の診療所等と連携することや、地域において24時間体制での在宅医療の提供に係る積極的役割を担うことが望ましい | |||||
在宅緩和ケア充実診療所・病院加算
在宅療養実績加算
在宅緩和ケア充実診療所・病院加算は、機能強化型の在支診及び在支病のうち、緩和ケアや看取り、緊急往診などに十分な実績を有する医療機関を評価しています。一方、在宅療養実績加算は、機能強化型以外で在宅医療に十分な実績を有している在支診・在支病を評価しており、「1」と「2」があります。いずれも施設基準(本誌では割愛)を満たし届出が必要です。
また、いずれも加算の対象となるのは「往診料の緊急、夜間・休日、深夜の各加算」「在宅患者訪問診療料の在宅ターミナルケア加算」「在宅時医学総合管理料・施設入居時等医学総合管理料」「在宅がん医療総合診療料」です(点数は各項目を参照)。
在宅患者訪問診療料(Ⅰ)
(1日につき)
在宅患者訪問診療料1
同一建物居住者以外 888点
同一建物居住者 213点
在宅患者訪問診療料2
同一建物居住者以外 884点
同一建物居住者 187点
在宅患者訪問診療料1
同一建物居住者以外 888点
同一建物居住者 213点
在宅患者訪問診療料2
同一建物居住者以外 884点
同一建物居住者 187点
「1」は1人の患者に1つの医療機関が訪問診療を行った場合、「2」は別の医療機関からの紹介を受けて、複数の医療機関が訪問診療を行った場合の評価です。具体的には、在宅時医学総合管理料、施設入居時等医学総合管理料又は在宅がん医療総合診療料の算定要件を満たす他の医療機関から紹介された患者に訪問診療を行った場合に算定できます。
「1」は週3日まで算定できますが、急性増悪などにより一時的に頻回な訪問が必要な場合は、月1回に限り14日まで算定できます。
「2」は「6カ月を限度に月1回の算定」が原則ですが、①その診療科の医師でなければ困難な診療、②すでに診療した傷病やその関連疾患とは明らかに異なる傷病に対する診療―のいずれかに該当する診療の求めが新たにあった場合には、6カ月を超えて算定できます。
また、「1」「2」いずれも末期の悪性腫瘍など、別に厚生労働大臣が定める疾病等の患者には、所定の算定回数を超えて算定できます。
この他、所定の要件を満たせば、「外来感染対策向上加算」(参照)が加算できます。
在宅患者訪問診療料(Ⅱ)
150点(1日につき)
有料老人ホーム等に併設されている医療機関が、その施設の入所者に訪問診療を行った場合の点数です。対象者は①施設入居時等医学総合管理料の対象患者、②障害福祉サービス施設及び事業所又は福祉ホームの入居者、③小規模多機能型居宅介護又は複合型サービスにおける宿泊サービスを利用中の患者―です。
これらの対象者に次のいずれかの訪問診療を行った場合に算定できます。
- イ)当該医療機関が、在宅時医学総合管理料又は施設入居時等医学総合管理料の算定要件を満たす医療機関として、定期的に訪問診療を行った場合(初診日の訪問診療を除く)
- ロ)在宅時医学総合管理料、施設入居時等医学総合管理料又は在宅がん医療総合診療料の算定要件を満たす他の医療機関の求めに応じ、当該他の医療機関から紹介された患者に訪問診療を行った場合
イは患者1人につき週3回まで算定できますが、急性増悪などにより一時的に頻回な訪問が必要な場合は、月1回に限り14日まで算定できます。ロは患者1人につき6カ月を限度に月1回算定できます。イ、ロともに、末期の悪性腫瘍など別に厚生労働大臣が定める疾病等の患者は所定の回数を超えて算定できます。
この他、所定の要件を満たせば、「外来感染対策向上加算」(参照)が加算できます。
【在宅患者訪問診療料(Ⅰ)(Ⅱ)の加算】
乳幼児加算(6歳未満) 400点
患家診療時間加算 100点
診療時間が1時間を超えた場合、30分又はその端数を増すごとに加算
在宅ターミナルケア加算(Ⅰの1のみ算定可)
機能強化型の在支診・在支病(病床あり) 6,500点
機能強化型の在支診・在支病(病床なし) 5,500点
上記以外の在支診・在支病 4,500点
在支診・在支病以外 3,500点
在宅ターミナルケア加算(Ⅱのイのみ算定可)
機能強化型の在支診・在支病(病床あり) 6,200点
機能強化型の在支診・在支病(病床なし) 5,200点
上記以外の在支診・在支病 4,200点
在支診・在支病以外 3,200点
在宅で死亡した患者(往診又は訪問診療を行った後、24時間以内に在宅以外で死亡した患者を含む)の死亡日及び死亡前14日以内の計15日間に2回以上の往診又は訪問診療を実施した場合に加算。機能強化型の在支診・在支病で別に定められた施設基準を満たし、届け出ている場合は在宅緩和ケア充実診療所・病院加算(1,000点)を、機能強化型以外の在支診・在支病で別に定められた施設基準を満たし、届け出ている場合は在宅療養実績加算1(750点)又は同加算2(500点)を、がん患者に対して酸素療法を行っていた場合は酸素療法加算(2,000点)をさらに加算
看取り加算(Ⅰの1、Ⅱのイのみ算定可) 3,000点
死亡日に往診又は訪問診療を行い、在宅で患者を看取った場合に加算
死亡診断加算(Ⅰの1、Ⅱのイのみ算定可) 200点
患家で死亡診断を行った場合に加算(看取り加算を算定した場合は算定不可)
在宅時医学総合管理料(月1回)
施設入居時等医学総合管理料(月1回)
いずれも在宅患者等に対する総合的な医学管理を評価した包括点数で、基本的な算定要件は同じです。
対象は診療所、在支病、許可病床200床未満の病院のみです。投薬は包括されていますが、注射や検査は別に算定できます。主な施設基準としては、「在宅医療の連携調整担当者の配置」「在宅医療を担当する常勤医師が勤務」などがあります。
点数は①機能強化型の在支診・在支病、それ以外の在支診・在支病、在支診・在支病以外、②重症者、重症者以外、③単一建物の診療患者数―によって細かく設定されています。
また、施設入居時等医学総合管理料の対象は、①養護老人ホーム、軽費老人ホーム(A型に限る)、特別養護老人ホーム、有料老人ホーム、サービス付き高齢者向け住宅、認知症対応型共同生活介護事業所の入居者、②短期入所生活介護、介護予防短期入所生活介護のサービスを受けている者―のいずれかです。
今回の改定では、情報通信機器を用いた診療を組み合わせて実施した場合の評価が新設されました。これにより、オンライン在宅管理料は廃止されました。
【在宅時(施設入居時等)医学総合管理料における重症者等】
- ①次に掲げる疾患に罹患している患者
末期の悪性腫瘍/スモン/指定難病/後天性免疫不全症候群/脊髄損傷/真皮を越える褥瘡 - ②次のいずれかを行っている状態の患者
在宅自己連続携行式腹膜灌流/在宅血液透析/在宅酸素療法/在宅中心静脈栄養法/在宅成分栄養経管栄養法/在宅自己導尿/在宅人工呼吸/植込型脳・脊髄刺激装置による疼痛管理/肺高血圧症であって、プロスタグランジンI2製剤を投与/気管切開/気管カニューレを使用/ドレーンチューブ又は留置カテーテルを使用/人工肛門又は人工膀胱を設置
| 機能強化型の在支診・在支病※1 | |||||||
|---|---|---|---|---|---|---|---|
| 病床あり | 病床なし | ||||||
| 単一建物 診療患者 |
1人 | 2~9人 | 10人~ | 1人 | 2~9人 | 10人~ | |
| 月2回以上の訪問 (重症者等) |
5,400点 | 4,500点 | 2,880点 | 5,000点 | 4,140点 | 2,640点 | |
| 月2回以上の訪問 (上記以外) |
4,500点 | 2,400点 | 1,200点 | 4,100点 | 2,200点 | 1,100点 | |
| うち1回は 情報通信機器使用 |
3,029点 | 1,685点 | 880点 | 2,789点 | 1,565点 | 820点 | |
| 月1回訪問 | 2,760点 | 1,500点 | 780点 | 2,520点 | 1,380点 | 720点 | |
| 2カ月に1回限り 情報通信機器使用 |
1,515点 | 843点 | 440点 | 1,395点 | 783点 | 410点 | |
| 機能強化型以外の 在支診・在支病※2 |
その他 | ||||||
|---|---|---|---|---|---|---|---|
| 単一建物 診療患者 |
1人 | 2~9人 | 10人~ | 1人 | 2~9人 | 10人~ | |
| 月2回以上の訪問 (重症者等) |
4,600点 | 3,780点 | 2,400点 | 3,450点 | 2,835点 | 1,800点 | |
| 月2回以上の訪問 (上記以外) |
3,700点 | 2,000点 | 1,000点 | 2,750点 | 1,475点 | 750点 | |
| うち1回は 情報通信機器使用 |
2,569点 | 1,465点 | 780点 | 2,029点 | 1,180点 | 660点 | |
| 月1回訪問 | 2,300点 | 1,280点 | 680点 | 1,760点 | 995点 | 560点 | |
| 2カ月に1回限り 情報通信機器使用 |
1,285点 | 733点 | 390点 | 1,015点 | 590点 | 330点 | |
※1: 施設基準を満たし届け出た施設では在宅緩和ケア充実診療所・病院加算(1人:400点、2~9人:200点、10人~:100点)が算定可
※2: 施設基準を満たし届け出た施設では在宅療養実績加算1(1人:300点、2~9人:150点、10人~:75点)又は在宅療養実績加算2(1人:200点、2~9人:100点、10人~:50点)が算定可
| 機能強化型の在支診・在支病※1 | |||||||
|---|---|---|---|---|---|---|---|
| 病床あり | 病床なし | ||||||
| 単一建物 診療患者 |
1人 | 2~9人 | 10人~ | 1人 | 2~9人 | 10人~ | |
| 月2回以上の訪問 (重症者等) |
3,900点 | 3,240点 | 2,880点 | 3,600点 | 2,970点 | 2,640点 | |
| 月2回以上の訪問 (上記以外) |
3,200点 | 1,700点 | 1,200点 | 2,900点 | 1,550点 | 1,100点 | |
| うち1回は 情報通信機器使用 |
2,249点 | 1,265点 | 880点 | 2,069点 | 1,175点 | 820点 | |
| 月1回訪問 | 1,980点 | 1,080点 | 780点 | 1,800点 | 990点 | 720点 | |
| 2カ月に1回限り 情報通信機器使用 |
1,125点 | 633点 | 440点 | 1,035点 | 588点 | 410点 | |
| 機能強化型以外の 在支診・在支病※2 |
その他 | ||||||
|---|---|---|---|---|---|---|---|
| 単一建物 診療患者 |
1人 | 2~9人 | 10人~ | 1人 | 2~9人 | 10人~ | |
| 月2回以上の訪問 (重症者等) |
3,300点 | 2,700点 | 2,400点 | 2,450点 | 2,025点 | 1,800点 | |
| 月2回以上の訪問 (上記以外) |
2,600点 | 1,400点 | 1,000点 | 1,950点 | 1,025点 | 750点 | |
| うち1回は 情報通信機器使用 |
1,909点 | 1,105点 | 780点 | 1,549点 | 910点 | 660点 | |
| 月1回訪問 | 1,640点 | 920点 | 680点 | 1,280点 | 725点 | 560点 | |
| 2カ月に1回限り 情報通信機器使用 |
955点 | 553点 | 390点 | 775点 | 455点 | 330点 | |
※1: 施設基準を満たし届け出た施設では在宅緩和ケア充実診療所・病院加算(1人:300点、2~9人:150点、10人~:75点)が算定可
※2: 施設基準を満たし届け出た施設では在宅療養実績加算1(1人:225点、2~9人:110点、10人~:56点)又は在宅療養実績加算2(1人:150点、2~9人:75点、10人~:40点)が算定可
在宅時医学総合管理料・施設入居時等医学総合管理料の加算には次のものがあります。今回の改定では、「継続診療加算」が「在宅療養移行加算」に改称・再編されています。また、「在宅データ提出加算」が新設(参照:外来データ提出加算)されています。
【在宅時(施設入居時等)医学総合管理料の加算】
処方箋を交付しない場合の加算 300点
在宅移行早期加算 100点
退院後に在宅療養を始めた患者に対し、在宅時(施設入居時等)医学総合管理料の算定開始から3カ月間に限り月1回算定。退院後1年を経過すると算定不可だが、再入院し退院した後は、再び3カ月を限度に月1回算定可
頻回訪問加算 600点
末期の悪性腫瘍の患者など、別に定められた特別な管理が必要な重症患者に月4回以上の往診又は訪問診療を行った場合に1回限り加算
在宅療養移行加算1 216点
在宅療養移行加算2 116点
これまでの継続診療加算を名称変更・再編した加算。在支診以外の診療所が、自院の外来を4回以上受診した後に在宅に移行した患者に対して、訪問診療を行った場合に算定。「1」は自院又は他の医療機関との連携により24時間の往診体制及び24時間の連絡体制を構築していること、「2」は自院又は他の医療機関との連携により往診の実施体制及び24時間の連絡体制を構築していることなどが要件
包括的支援加算 150点
「要介護2以上の状態又はこれに準じる状態」「認知症高齢者の日常生活自立度ランクⅡb以上」「週1回以上の訪問看護を受けている状態」など別に定められた一定の状態にある患者に対して加算。ただし、「重症者等」の区分の点数を算定している患者は対象外
在宅データ提出加算(参照:外来データ提出加算) 50点
在宅患者訪問看護・指導料(1日につき)
同一建物居住者訪問看護・指導料(1日につき)
いずれも医師の指示に基づき、看護師等が訪問した場合に算定しますが、訪問者により①保健師・助産師・看護師、②准看護師、③悪性腫瘍患者に対する緩和ケア、褥瘡ケア又は人工肛門ケア及び人工膀胱ケアの専門研修を受けた看護師―の3つの区分があります。
①と②は週3日を限度に算定できますが、末期の悪性腫瘍など別に厚生労働大臣が定める疾病等の患者には週4日以上の算定が可能です。また、急性増悪などにより、一時的に頻回な訪問が必要な場合は月1回(気管カニューレ使用患者又は真皮を越える褥瘡患者については月2回)に限り、週7日(診療日から14日以内の期間に限る)まで算定できます。
ただし、③は評価体系が異なり、対象は「悪性腫瘍の鎮痛療法もしくは化学療法を行っている患者」「真皮を越える褥瘡の患者(在宅患者訪問褥瘡管理指導料を算定する場合は真皮までの状態)」「人工肛門・人工膀胱の造設患者で管理が困難な患者」で、専門の研修を受けた看護師を訪問させ、他の医療機関や訪問看護ステーションの看護師等と共同で同一日に看護・指導を行った場合に月1回算定します。また、加算は一部を除き算定不可で、施設基準を満たし届出が必要です。
| ①保健師・助産師・看護師 | 週3日目まで | 580点 |
|---|---|---|
| 週4日目以降 | 680点 | |
| ②准看護師 | 週3日目まで | 530点 |
| 週4日目以降 | 630点 | |
| ③悪性腫瘍患者に対する緩和ケア、褥瘡ケア又は人工肛門ケア及び人工膀胱ケアの専門研修を受けた看護師 | 1,285点 | |
| ①保健師・助産師・看護師 | 同一日2人 | 週3日目まで | 580点 |
|---|---|---|---|
| 週4日目以降 | 680点 | ||
| 同一日3人以上 | 週3日目まで | 293点 | |
| 週4日目以降 | 343点 | ||
| ②准看護師 | 同一日2人 | 週3日目まで | 530点 |
| 週4日目以降 | 630点 | ||
| 同一日3人以上 | 週3日目まで | 268点 | |
| 週4日目以降 | 318点 | ||
| ③悪性腫瘍患者に対する緩和ケア、褥瘡ケア又は人工肛門ケア及び人工膀胱ケアの専門研修を受けた看護師 | 1,285点 | ||
在宅患者訪問看護・指導料及び同一建物居住者訪問看護・指導料には各種の加算が設定されていますが、今回の改定では「専門管理加算」が新設されています。また、所定の要件を満たせば、「外来感染対策向上加算」(参照)が加算できます。
専門管理加算
250点(月1回)
専門研修を受けた看護師や特定行為研修を修了した看護師による訪問看護を評価した新設の加算です。
在宅患者訪問看護・指導料、同一建物居住者訪問看護・指導料のいずれでも加算できますが、対象となるのは「①保健師・助産師・看護師」の場合のみです。
【主な算定要件】
-
次のイ、ロのいずれかに該当する場合
- イ)緩和ケア、褥瘡ケア又は人工肛門ケア及び人工膀胱ケアに係る専門の研修を受けた看護師が、定期的(月1回以上)に訪問看護・指導を行うとともに計画的な管理を行った場合
- ロ)特定行為(下記)研修を修了した看護師が、定期的(月1回以上)に訪問看護・指導を行うとともに計画的な管理を行った場合
気管カニューレの交換/胃ろうカテーテルもしくは腸ろうカテーテル又は胃ろうボタンの交換/膀胱ろうカテーテルの交換/褥瘡又は慢性創傷の治療における血流のない壊死組織の除去/創傷に対する陰圧閉鎖療法/持続点滴中の高カロリー輸液の投与量の調整/脱水症状に対する輸液による補正
【その他の在宅患者(同一建物居住者)訪問看護・指導料の加算】
難病等複数回訪問加算
週4日以上の訪問看護が可能な患者又は週7日を限度に訪問看護が可能な患者に1日2回訪問を行った場合は450点、1日3回以上訪問を行った場合は800点を加算。ただし、同一建物居住者の場合は次表のとおり加算
| 同一建物居住者 | ||
|---|---|---|
| 1人又は2人 | 3人以上 | |
| 1日2回訪問 | 450点 | 400点 |
| 1日3回以上訪問 | 800点 | 720点 |
緊急訪問看護加算 265点
診療所又は在支病の医師の指示により、緊急に訪問を行った場合に、1日につき加算
長時間訪問看護・指導加算 520点
別に定められた長時間の訪問を要する患者(急性増悪等で一時的に頻回の訪問看護が必要な患者等)に90分超の訪問看護を行った場合に、週1日(15歳未満の超重症児又は準超重症児等の場合は週3日)加算
乳幼児加算 150点
6歳未満の乳幼児に訪問看護を行った場合に加算
複数名訪問看護・指導加算
週4日以上の訪問看護が可能な患者など別に定められた患者に対し、複数名による訪問看護を行った場合に、①同行者が保健師、助産師、看護師の場合は450点を週1日、②同行者が准看護師の場合は380点を週1日、③同行者がその他職員の場合は300点を週3日、④同行者がその他職員で、別に厚生労働大臣が定める患者(週4日以上の訪問看護が可能な患者等)の場合、1日1回の場合は300点、1日2回の場合は600点、1日3回以上の場合は1,000点―を加算。ただし、同一建物居住者の場合は次表のとおり加算
| 同一建物居住者 | |||
|---|---|---|---|
| 1人又は2人 | 3人以上 | ||
| ①の場合 | 450点 | 400点 | |
| ②の場合 | 380点 | 340点 | |
| ③の場合 | 300点 | 270点 | |
| ④の場合 | 1日1回 | 300点 | 270点 |
| 1日2回 | 600点 | 540点 | |
| 1日3回以上 | 1,000点 | 900点 | |
在宅患者(同一建物居住者)連携指導加算 300点
訪問診療の実施医療機関を含め、歯科訪問診療を行っている医療機関又は訪問薬剤管理指導を行っている保険薬局と文書等による情報共有を行い、必要な指導を行った場合に月1回加算(准看護師の場合は対象外)
在宅患者(同一建物居住者)緊急時等カンファレンス加算 200点
患者の急変時等に、他の医療機関の医師の求めにより、当該他の医療機関の医師、歯科医師、薬局薬剤師、ケアマネジャー等と共同でカンファレンスに参加し、共同指導を行った場合に月2回加算(准看護師の場合は対象外)
在宅(同一建物居住者)ターミナルケア加算
死亡日及び死亡日前14日以内に2回以上の訪問看護・指導を実施し、ターミナルケアを行った場合に加算。①在宅で死亡した患者又は特別養護老人ホーム等で死亡した患者で介護報酬の看取り介護加算等を算定していない場合は2,500点、②特別養護老人ホーム等で死亡した患者で介護報酬の看取り介護加算等を算定している場合は1,000点を加算
在宅移行管理加算
一部の在宅療養指導管理料の算定患者など別に定められた患者に訪問看護等に関する計画的な管理を行った場合に250点を、重症度等の高い患者の場合は500点を1回に限り加算
夜間・早朝訪問看護加算、深夜訪問看護加算
夜間(18時~22時)又は早朝(6時~8時)に訪問看護を行った場合は210点を、深夜(22時~翌6時)に訪問看護を行った場合は420点を加算
看護・介護職員連携強化加算 250点
看護師・准看護師が、介護職員等が喀痰吸引等を行う上での助言などを行った場合に、月1回に限り加算
特別地域訪問看護加算
患家までの移動に1時間以上かかり、なおかつ医療機関の所在地もしくは患家の所在地が別に厚生労働大臣が定める地域(医療資源が少ない地域等)である場合に、所定点数の50%を加算
訪問看護・指導体制充実加算 150点
24時間の訪問看護体制の確保や在宅医療に関する実績要件など、定められた施設基準を満たして届け出た医療機関において、月1回に限り加算
外来在宅共同指導料
(1回限り)
外来在宅共同指導料1
400点
外来在宅共同指導料2
600点
外来在宅共同指導料1 400点
外来在宅共同指導料2 600点
外来で通院する患者がスムーズに在宅に移行できるように、外来医療を担う医師と在宅医療を担う医師が、共同で指導を行った場合を評価しています。
患者の同意を得た上で、外来医と在宅医が患家等を訪問し、療養上必要な説明や指導を行った場合に、「1」は在宅医が、「2」は外来医が算定します。
【主な算定要件】
- 外来で継続して4回以上受診している患者が対象
- 患者の家族等在宅での患者の看護を担当する者に対して指導を行った場合にも算定できる
- 在宅での療養上必要な指導を行うために必要な看護及び栄養管理の状況等の情報を患者・家族等に所定の様式を参考に文書で説明し、必要に応じて、治療等を担う他の医療機関、訪問看護ステーション、介護施設、市町村等と共有する
- 他の医療機関や施設等に入院・入所する患者は対象外
- 外来を担う医療機関と在宅を担う医療機関が「特別の関係」の場合は算定不可
- 共同指導は外来医、在宅医等の関係者全員が、患家において実施することが原則だが、ビデオ通話を用いて共同指導した場合でも算定可。ただし、この場合でも在宅医は患家に赴き共同指導していること
- 情報通信機器等の運用に要する費用については、療養の給付と直接関係ないサービス等の費用として別途徴収できる
- 「2」を算定する場合には初診料、再診料、外来診療料、往診料、在宅患者訪問診療料(Ⅰ)(Ⅱ)は別に算定できない
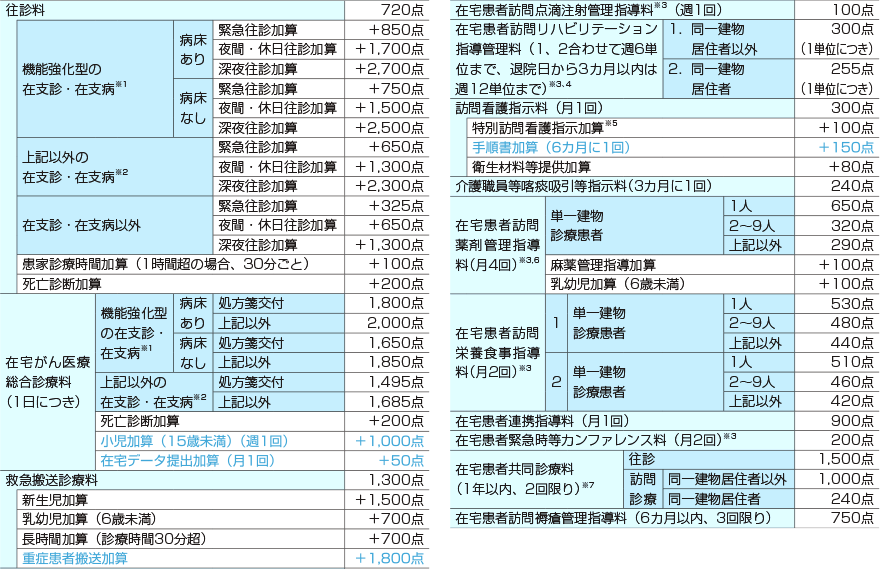
※1: 施設基準を満たし届け出た施設では在宅緩和ケア充実診療所・病院加算として往診料は100点、在宅がん医療総合診療料は150点をさらに加算
※2: 施設基準を満たし届け出た施設では、在宅療養実績加算1として往診料は75点、在宅がん医療総合診療料は110点を、又は同加算2として往診料は50点、在宅がん医療総合診療料は75点をさらに加算
※3: 施設基準を満たし届け出た施設では「外来感染対策向上加算」(6点、月1回)が算定可
※4: 急性増悪等により一時的に頻回の訪問リハビリが必要な場合は、6カ月に1回限り、診療日から14日以内の訪問リハビリについては1日4単位に限り算定可
※5: 気管カニューレ使用又は真皮を越える褥瘡の患者は月2回まで
※6: 末期の悪性腫瘍、中心静脈栄養法の患者は週2回かつ月8回まで
※7: 15歳未満の人工呼吸器装着患者、15歳未満から引き続き人工呼吸を実施しており体重が20kg未満の患者又は神経難病等の患者を対象とする場合は年12回まで算定可